

Мы заботимся о здоровье и красоте Ваших зубов!
тел. (831) 273-86-26
сот. 8-953-550-66-98

ул.Коминтерна 99
тел. (831) 274-64-82
Услуги

О клинике

Контакты

Страхование

Цены на услуги

Вакансии
Пародонтология
Гингивит Гингивит — воспаление десны, при котором пока еще нет пародонтальных карманов.
Причины развития гингивита весьма разнообразны. Их можно разделить на внутренние и внешние.
К внутренним причинам относят: рост зубов (растущий зуб травмирует десну), недостаток витаминов, эндокринные нарушения (а также беременность и «переходный» возраст у подростков), заболевания желудочно-кишечного тракта, снижение иммунитета, заболевания крови и т.д.
К внешним причинам относят воздействие различных повреждающих факторов извне:
- физических (травма, ожог, лучевое воздействие)
- химических (влияние агрессивных веществ)
- биологических (инфекции).
У детей гингивиты чаще всего возникают во время прорезывания зубов, а также из-за отсутствия должной гигиены.
У взрослых причины гингивита обычно такие: зубной камень, зубной налет, курение, некачественно поставленные пломбы и ортопедические конструкции.
Недостаточная гигиена полости рта неминуемо приведет к скоплению зубного налета (а значит, и микробов) на зубах над и под десной. Микробы вызывают хроническое воспаление десны.
Если пломба находится близко к десне, и эта пломба имеет нависающий край (т.е. есть ступенька, зазор между краем пломбы и зубом), то в этом месте будет скапливаться зубной налет, который также спровоцирует развитие гингивита, а затем пародонтита.
Обычно гингивит протекает без нарушения целостности зубодесневого соединения. Гингивит может быть распространенным, когда десна воспалена на большом протяжении (поражена вся десна одной челюсть или обеих челюстей), и локализованным (поражена десна на небольшом отрезке у одного или нескольких зубов).
По внешним проявлениям (клинической картине) выделяют острый и хронический гингивит.
Симптомы острого гингивита: отек, покраснение, болезненность десны, кровоточивость во время еды и чистки зубов. Иногда на десне могут появляться язвочки.
Признаки хронического гингивита не так ярко выражены и часто остаются незамеченными. При хроническом гингивите могут встречаться периодическая кровоточивость десен во время чистки зубов, иногда десна может быть увеличена в размере (гиперплазия).
При лечении гингивита важно выявить и устранить причину: провести профессиональную гигиену полости рта, заменить некачественные пломбы и ортопедические конструкции. Применяется преимущественно местное лечение, однако необходимо помнить, что лечение болезней других органов также способствует скорейшему выздоровлению. Кроме того, следует оберегать десны от травм. Стоматолог назначает местные антибактериальные, противовоспалительные и ранозаживляющие препараты (в виде гелей, ополаскивателей, паст и т.д.). Иногда приходится прибегать к мазям и даже инъекциям лекарств.
Пародонтит
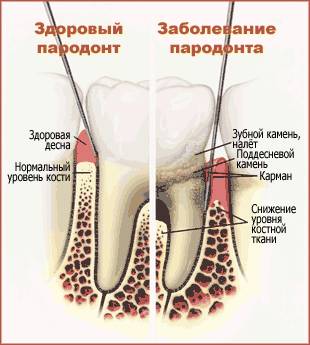
Пародонтит относят к наиболее распространенным заболеваниям пародонта. К сожалению, большинство пациентов не имеют ни малейшего представления об этом заболевании и его проявлениях. Хотя его симптомы очень неприятны и почти сразу приводят человека в кресло стоматолога. Так как же не допустить возникновение пародонтита или определить его по первым сипмтомам, и немедленно начать лечение?
Для начала, давайте вместе разберёмся , что это за болезнь и каковы ее симптомы.
Пародонтит – это хроническое воспалительное заболевание пародонта, тканей и окружающих зубов. Определяют его симптомы следующего характера:
- активно разрушается зубодесневое соединение, нарастают твердые зубные отложения, что приводит к формированию пародонтального кармана и кровоточивости десен и запаху изо рта
- рассасывается костное вещество альвеолярного отростка
- при болезни оголяются корни зубов
- обязательно наблюдается подвижность зубов.
Лечение пародонтита включает в себя несколько этапов: удаление налета, продуктов жизнедеятельности микроорганизмов, входящих в его состав и факторов ретенции зубного налета. В зависимости от диагноза и степени тяжести заболевания лечение может быть хирургическое или консервативное, но чаще комплексное.
Данное заболевание относится к самой сложной патологии челюстно-лицевой области. Если говорить о статистике на сегодняшний день, то она ужасает: пародонтит распространен в 95% случаев. В зоне риска оказываются люди в возрасте от 33 - 45 лет (от 60 до 95%) и 16 - 20 лет (от 55 до 90%). Данные ВОЗ говорят следующее: расстройства зубочелюстной системы, которые обусловлены потерей зубов по причине развития этой страшной болезни, наблюдаются в 5 раз чаще, чем при кариесе. Так что же является причиной этого заболевания?
Существует ошибочное мнение среди многих пациентов и даже работников стоматологии, когда заболевание ошибочно называют «пародонтоз», вместо правильного определения «пародонтит». На практике пародонтоз встречается относительно редко (1-6 %), и его не относят к воспалительному заболеванию. При нем отмечаются незначительные зубные отложения, возможно обнажение шеек зуба, при этом не обнаруживаются десневые карманы и гной.
Факторы, влияющие на развитие пародонтита:
- низкий уровень гигиены рта;
- нарушения прикуса, скученность зубов;
- короткие уздечки губ, щек и языка;
- общие соматические заболевания (желудочно-кишечного тракта, атеросклероз, сахарный диабет, заболевания слюнных желез, эндокринные патологии и т.д.);
- беременность;
- активное применение лекарств (побочным эффектом которых является сухость во рту);
- курение;
- неблагоприятные условия жизни (плохая экология, дефицит витаминов, сидячий образ жизни);
- профессиональные вредности (работа за компьютером, работа на предприятиях с химическим производством и т.д.);
- употребление слишком мягкой, рафинированной пищи (в результате чего отсутствует адекватная нагрузка на челюсти и необходимый массаж десен, возникает застой крови в сосудах десны и нарушается местный иммунный ответ);
- наследственная предрасположенность.
Основным остается вопрос: как лечить пародонтит? Поможет победить воздействие прежде всего комплексное, которое подразумевает труд не только врача пародонтолога, но и ряда других специалистов. Только совместная, грамотная, спланированная работа дает положительный результат. Немаловажен и позитивный настрой самого пациента, нацеленного на выздоровление.
Лечение пародонтита, как и гингивита, зависит от его причины и степени развития.
Для начала необходимо выявить и по возможности устранить причины заболевания (провести лечение основного заболевания, заменить несостоятельные пломбы и коронки). Затем следует в обязательном порядке провести профессиональную гигиену полости рта, удалить мягкие и твердые зубные отложения, и только после этого можно назначать местное и общее лечение.
При пародонтите легкой степени (когда пародонтальные карманы не очень глубокие) зубные отложения удаляются обычным методом (с помощью ультразвука, порошкоструйного аппарата, а также ручными инструментами по типу скребков). Если глубина пародонтальных карманов составляет 4-6 мм, то речь идет уже о средней степени тяжести. В таком случае с помощью обычных инструментов невозможно добраться до зубных отложений, расположенных на дне карманов. Чтобы качественно удалить весь зубной налет и камни, необходимо произвести небольшие надрезы десны, чтобы отогнуть ее край и очистить все пародонтальные карманы.
Если же степень пародонтита тяжелая, карманы глубиной более 6 мм, высота кости уменьшилась более, чем на 1\2 длины корней, и имеется значительная подвижность зубов, то необходимо хирургическое лечение. Операция, с помощью которой можно очистить глубокие пародонтальные карманы от зубных отложений, а также уменьшить глубину этих карманов, называется лоскутной операцией. Также существуют и другие хирургические операции на деснах, которые предназначены для лечения пародонтита. Медикаментозное лечение подбирается индивидуально. Врачом могут быть назначены как местные процедуры, так и общее лечение.
Местные процедуры: аппликации лекарственных препаратов; нанесение на десны специальных пленок, гелей и мазей; полоскание полости рта различными растворами; массаж десен; физиопроцедуры; регулярное использование специальных зубных паст и т.д.
Общее лечение: прием внутрь антибиотиков, витаминов, препаратов для улучшения кровообращения и иммунитета, антиоксидантов, биодобавок, гомеопатических препаратов и т.д.
Также, учитывая то, что одним из самых неприятных признаков пародонтита является патологическая подвижность зубов, зачастую требуется применение метода шинирования (т.е. объединение зубов в единый блок, их скрепление друг с другом). В результате этого, каждый зуб сам по себе становится менее подвижен, так как «держится» за соседние зубы.
Пародонтоз
Пародонтоз — это весьма редкое системное заболевание тканей, окружающих зуб (пародонт, периодонт, костная ткань), которое на практике часто путают с пародонтитом.
В отличие от пародонтита, пародонтоз — это не воспалительное заболевание, оно объясняется внутренними причинами нарушения развития организма.
Чаще всего основной причиной пародонтоза является аторофия альвеолярных отростков (костной ткани челюстей), что ведет к равномерному «опусканию» десны, оголению корней зубов (при отсутствии их подвижности).
При пародонтозе обычно нет кровоточивости и воспаления десен, не образуются пародонтальные карманы, нет расшатывания зубов, а неприятный запах изо рта минимален или отсутствует.
Основной причиной пародонтоза является неблагоприятная наследственная предрасположенность. Кроме того, на развитие пародонтоза влияет ряд системных заболеваний организма: сердечнососудистой системы, желудочно-кишечного тракта, щитовидной железы, сахарный диабет, хронические болезни некоторых внутренних органов и т.д.
Основные симптомы пародонтоза:
- атрофия альвеолярных отростков (уменьшение высоты костной ткани челюсти);
- оголение шеек и корней зубов;
- повышенная чувствительность зубов к температурным и химическим раздражителям;
- ощущение зуда в деснах;
- незначительное количество зубного налета.
Атака на зуб сначала идет под десной, где без воспаления разрушается костная ткань. Десны истончаются, оседают, обнажается корень зуба. Затем развивается эрозия и стираемость эмали, возможно изменение цвета зубов. В конечном счете, развитие пародонтоза может стать причиной возникновения воспалительных процессов в тканях десен и зубов, что способно привести к полной утрате одного или нескольких зубов.
Пародонтоз — это не только проявление нарушений в ротовой полости. Его наличие говорит о том, что не всё в порядке во всем организме. Поэтому, чтобы его вылечить, остановить разрушение десны, нужно подойти к лечению пародонтоза комплексно, воздействуя на все жизненные системы организма. Для этого рекомендуют не только местные, но и общеукрепляющие процедуры (фитотерапия, витаминотерапия, лазеротерапия, аутогемотерапия и др.). Ну, и конечно, лечение поздних стадий пародонтоза не обходится без хирургических методов.
 Система
Система

